多项研究支持支架术后停用阿司匹林
在这两天的美国心脏病学会(ACC)2019年会上,ACC/AHA(美国心脏协会)联合发布的《2019年心血管疾病一级预防指南》中,阿司匹林地位下降是最受关注的内容之一。然而,“神药”阿司匹林遭遇的冲击还不止于此。ACC年会上公布的其他多项大型研究结果,对阿司匹林也没手下留情。
本文来源:康健新视野
 图片来源:ACC 2019年会官网
图片来源:ACC 2019年会官网
心血管疾病一级预防范围缩小
对于没有高风险或已知心血管疾病的老年人(>70岁),或任何年龄出血风险较高的患者,新指南都不再建议长期服用低剂量阿司匹林作为心血管疾病一级预防。只推荐用于40-70岁动脉粥样硬化性心血管疾病(ASCVD)高危而出血风险较低患者的一级预防,而且推荐级别仅为IIb级。这意味着,在这部分人群中,对阿司匹林也不是常规推荐,更倾向于不用。
根据2018年指向“神药不神”的三大研究结果,这个变化并不意外。ARRIVE试验显示,低风险人群长期服用低剂量阿司匹林未减少心血管事件;ASCEND试验发现,40岁以上糖尿病患者每天服用低剂量的阿司匹林,心血管获益与出血风险并存;ASPREE试验更在《新英格兰医学杂志》连发三文,显示阿司匹林不能改善老年人健康寿命。
新指南强调健康的生活方式是一生中最重要的预防措施,并在均衡饮食、身体活动、控制体重、控烟等方面都提出了具体建议。AHA前任主席John J。 Warner指出,“实际上只有10%-20%的健康状况是由医疗保健决定的,而通过生活方式调整,可以预防近80%的心血管疾病。”编委会联合主席、约翰霍普金斯大学心脏病专家Roger Blumenthal博士也表示,“与推荐阿司匹林相比,调整生活习惯,以及控制血压和胆固醇都更为重要。”
 图片来源:123RF
图片来源:123RF
ACS伴AFib患者最佳抗栓治疗,阿司匹林出局
急性冠状动脉综合征(ACS)伴房颤(AFib)的患者的最佳抗栓策略多年来悬而未决,同时,抗凝药加用阿司匹林能否改善治疗效果也没有答案。备受关注的AUGUSTUS试验就旨在回答这两个问题。
这项2×2因子设计的试验在33个国家共纳入了4614名患者。患者在基线时都服用P2Y12抑制剂(92%为氯吡格雷),在ACS发作或接受支架植入后,随机分为四组,分别接受:阿哌沙班+低剂量阿司匹林,阿哌沙班+安慰剂,华法林+低剂量阿司匹林,华法林+安慰剂。
为期6个月的治疗结果显示,对于ACS伴AFib患者,氯吡格雷联用阿哌沙班是最安全的治疗方案,能够以最低的出血风险预防心梗、中风或血栓事件。与服用阿司匹林的患者相比,治疗方案不含阿司匹林的患者出血风险减少47%。
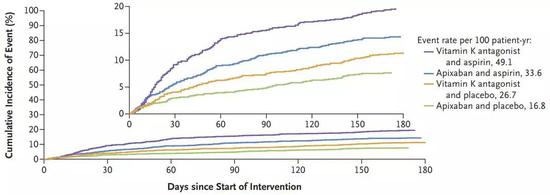 ▲氯吡格雷联用阿哌沙班的出血风险最低(绿线),小图为y轴放大后的相同数据(图片来源:参考资料[3])
▲氯吡格雷联用阿哌沙班的出血风险最低(绿线),小图为y轴放大后的相同数据(图片来源:参考资料[3])
杜克临床研究所Renato D。 Lopes博士解读数据表示,“对于大多数患者,没有必要加用阿司匹林治疗。”
多项研究支持支架术后停用阿司匹林
目前指南建议,患者在接受支架植入术后需接受至少12个月的双重抗血小板治疗(DAPT),即服用阿司匹林和P2Y12抑制剂。不过这一标准治疗尤其是其中阿司匹林的地位正在受到挑战。
去年在欧洲心脏病学会议(ESC)上公布的GLOBAL LEADERS研究,验证了PCI患者术后P2Y12抑制剂单药治疗的安全有效性,但因研究终点由研究者判断,研究团队又设计了子研究GLASSY研究,并由临床终点委员会(CEC)统一判定结果。来自全球20多个中心共7585例患者随机接受DAPT标准治疗,或1月后转为替格瑞洛单药治疗至术后24个月。结果显示,单用替格瑞洛与DAPT方案相比达到非劣效性标准,而且紧急靶向血管血运重建风险降低31%。
另两项研究也带来了相似的结果。STOPDAPT-2试验在超过3000名日本患者中开展,在药物洗脱支架置入后,患者随机接受标准DAPT方案,或在DAPT治疗一个月后转为氯吡格雷治疗。一个月后停用阿司匹林并未增加患者的缺血事件,同时不良事件风险降低36%。来自韩国的SMART-CHOICE试验中,近3000名接受药物洗脱支架置入的患者数据显示,DAPT治疗3个月后转为P2Y12抑制剂单药治疗安全性更佳,出血风险降低约40%。
 图片来源:Pixabay
图片来源:Pixabay
随着医学研究不断进步,更多新药涌现,百年老药阿司匹林的地位被一再撼动,但也许未必就此“走下神坛”。比如2018年《柳叶刀》文章曾指出,阿司匹林预防心血管事件不建议“一刀切式”低剂量给药,而需要个体化策略;在肝癌、结直肠癌等癌症预防方面,阿司匹林也显示出效果。在更多证据的支持下,更合理用药,或许阿司匹林仍能大放光彩。